ડાયાલિસિસ (Dialysis): પ્રક્રિયા, પ્રકારો અને દર્દીઓ માટે સંપૂર્ણ માર્ગદર્શિકા
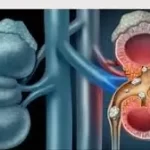
સામાન્ય રીતે આપણા શરીરમાં આવેલી બે કિડની સતત લોહીને ગાળવાનું કામ કરે છે. તે શરીરમાંથી વધારાનું પાણી, ક્ષારો (જેમ કે પોટેશિયમ અને સોડિયમ) અને ઝેરી કચરો (ક્રિએટિનાઈન અને યુરિયા) પેશાબ વાટે બહાર કાઢે છે. જ્યારે કિડનીની કાર્યક્ષમતા ૧૦ થી ૧૫% થી પણ ઓછી થઈ જાય, ત્યારે શરીરમાં ઝેરી તત્વો જમા થવા લાગે છે. આ સ્થિતિમાં ડાયાલિસિસ અનિવાર્ય બને છે.
ડાયાલિસિસ કયા પ્રકારના હોય છે?
મુખ્યત્વે ડાયાલિસિસના બે પ્રકાર હોય છે, જેનો ઉપયોગ કિડનીની કાર્યક્ષમતા મુજબ કરવામાં આવે છે:
૧. હિમોડાયાલિસિસ (Hemodialysis)
આ સૌથી સામાન્ય પ્રકારનું ડાયાલિસિસ છે, જેમાં શરીરની બહાર મશીન દ્વારા લોહી સાફ કરવામાં આવે છે.
- પ્રક્રિયા: દર્દીના શરીરમાંથી લોહી કાઢીને તેને ‘ડાયાલાઈઝર’ (કૃત્રિમ કિડની) મશીનમાં મોકલવામાં આવે છે. ત્યાં લોહી શુદ્ધ થઈને ફરી શરીરમાં પાછું જાય છે.
- ક્યાં થાય છે: સામાન્ય રીતે આ માટે હોસ્પિટલ અથવા ડાયાલિસિસ સેન્ટર પર જવું પડે છે.
- સમયગાળો: અઠવાડિયામાં ૩ વખત અને દરેક સત્ર લગભગ ૪ કલાકનું હોય છે.
- એક્સેસ (માર્ગ): આ પ્રક્રિયા માટે શરીરમાં એ.વી. ફિસ્ટુલા (AV Fistula), ગ્રાફ્ટ અથવા કેથેટર જેવી નાની સર્જરી કરીને લોહી મેળવવાનો માર્ગ બનાવવામાં આવે છે.
૨. પેરીટોનિયલ ડાયાલિસિસ (Peritoneal Dialysis)
આ પ્રકારમાં મશીનને બદલે તમારા પેટના અંદરના પડ (પેરીટોનિયમ) નો ઉપયોગ કુદરતી ફિલ્ટર તરીકે થાય છે.
- પ્રક્રિયા: પેટમાં એક કાયમી કેથેટર (નળી) મૂકવામાં આવે છે. તેના દ્વારા ખાસ પ્રવાહી (Dialysate) પેટમાં નાખવામાં આવે છે. આ પ્રવાહી લોહીમાંથી કચરો ખેંચી લે છે અને થોડા કલાકો પછી તેને બહાર કાઢી લેવામાં આવે છે.
- ક્યાં થાય છે: આ સારવાર ઘરે અથવા કામના સ્થળે પણ કરી શકાય છે.
- પ્રકારો: * CAPD: દિવસમાં ૩ થી ૫ વખત હાથથી પ્રવાહી બદલવું પડે છે.
- APD: રાત્રે સૂતી વખતે મશીન (Cycler) દ્વારા આપમેળે પ્રવાહી બદલાય છે.
અન્ય પ્રકાર: CRRT (Continuous Renal Replacement Therapy)
જ્યારે દર્દી હોસ્પિટલના ICU માં ખૂબ જ ગંભીર હાલતમાં હોય અને તેનું શરીર સામાન્ય ડાયાલિસિસ સહન કરી શકે તેમ ન હોય, ત્યારે આ પદ્ધતિ વપરાય છે. તે ૨૪ કલાક સતત ધીમી ગતિએ ચાલતી પ્રક્રિયા છે.
કયો પ્રકાર પસંદ કરવો?
તમારા માટે કયું ડાયાલિસિસ શ્રેષ્ઠ છે તેનો નિર્ણય નીચેની બાબતો પર આધાર રાખે છે:
- તમારી કિડની કેટલી કાર્યરત છે.
- તમારું સામાન્ય સ્વાસ્થ્ય કેવું છે.
- તમારી જીવનશૈલી (શું તમે ઘરે ડાયાલિસિસ કરવા સક્ષમ છો?).
ડાયાલિસિસ ના કારણો શું છે?
ડાયાલિસિસની જરૂર ત્યારે પડે છે જ્યારે કિડની લોહીમાંથી કચરો અને વધારાનું પ્રવાહી દૂર કરવામાં અસમર્થ બને છે. તેને તબીબી ભાષામાં ‘કિડની ફેલ્યોર’ (Kidney Failure) અથવા ‘એન્ડ-સ્ટેજ રીનલ ડિસીઝ’ (ESRD) કહેવામાં આવે છે.
કિડની ફેલ થવાના અને ડાયાલિસિસ સુધી પહોંચવાના મુખ્ય કારણો નીચે મુજબ છે:
૧. ડાયાબિટીસ (Diabetes)
ડાયાબિટીસ એ કિડની ફેલ થવાનું સૌથી મોટું કારણ છે. લોહીમાં શર્કરાનું (Sugar) ઊંચું પ્રમાણ કિડનીની ઝીણી લોહીની નળીઓને નુકસાન પહોંચાડે છે, જેનાથી કિડની લોહી શુદ્ધ કરવાનું કામ કરી શકતી નથી.
૨. હાઈ બ્લડ પ્રેશર (High Blood Pressure)
જો લાંબા સમય સુધી બ્લડ પ્રેશર નિયંત્રણમાં ન રહે, તો તે કિડનીની ધમનીઓ પર દબાણ વધારે છે. આ દબાણને કારણે કિડનીને લોહી પહોંચાડતી નળીઓ નબળી પડે છે અથવા કડક થઈ જાય છે, જે છેવટે કિડની ફેલ્યોર તરફ દોરી જાય છે.
૩. ગ્લોમેરુલોનેફ્રાઈટિસ (Glomerulonephritis)
આ એક એવી સ્થિતિ છે જેમાં કિડનીના ફિલ્ટરિંગ યુનિટ્સ (જેને ગ્લોમેરુલી કહેવાય છે) માં સોજો આવે છે. આ ચેપ અથવા રોગપ્રતિકારક શક્તિમાં ખામીને કારણે થઈ શકે છે.
૪. પોલીસેસ્ટિક કિડની ડિસીઝ (Polycystic Kidney Disease)
આ એક આનુવંશિક (વારસાગત) રોગ છે. જેમાં કિડનીમાં અસંખ્ય નાની કોથળીઓ (Cysts) જેવી ગાંઠો બને છે. સમય જતાં, આ ગાંઠો કિડનીના કદમાં વધારો કરે છે અને તેને કામ કરતી અટકાવે છે.
૫. કિડનીમાં વારંવાર પથરી અથવા અવરોધ
જો પેશાબના માર્ગમાં લાંબા સમય સુધી પથરી રહે અથવા પુરુષોમાં પ્રોસ્ટેટ ગ્રંથિ વધવાને કારણે પેશાબ રોકાય, તો તેનાથી કિડની પર દબાણ આવે છે અને તેને નુકસાન થાય છે.
૬. અન્ય કારણો:
- દવાઓની આડઅસર: પેઈન કિલર (દુખાવાની દવાઓ) નો અતિશય ઉપયોગ કિડનીને નુકસાન કરી શકે છે.
- ચેપ: ગંભીર પ્રકારના કિડનીના ચેપ (Pyelonephritis).
- અકસ્માત કે ઈજા: અચાનક લોહીના પ્રવાહમાં ઘટાડો થવો અથવા કિડની પર સીધી ઈજા થવી.
- ઓટોઈમ્યુન રોગો: જેમ કે લ્યુપસ (Lupus).
ડાયાલિસિસની જરૂર ક્યારે પડે છે? (લક્ષણો)
જ્યારે કિડની કામ કરવાનું ઓછું કરે, ત્યારે શરીરમાં નીચે મુજબના લક્ષણો દેખાય છે:
- શરીર અને પગમાં સોજા આવવા.
- ખૂબ જ થાક અને નબળાઈ લાગવી.
- ઉબકા અથવા ઉલટી થવી.
- શ્વાસ લેવામાં તકલીફ પડવી.
- પેશાબના પ્રમાણમાં ઘટાડો થવો.
ડાયાલિસિસ ના ચિહ્નો અને લક્ષણો શું છે?
જ્યારે કિડની પોતાનું કામ ૮૫% થી ૯૦% જેટલું બંધ કરી દે છે, ત્યારે શરીરમાં ઝેરી પદાર્થો અને પ્રવાહી જમા થવા લાગે છે. આ સ્થિતિમાં શરીર ડાયાલિસિસની જરૂરિયાત સૂચવતા કેટલાક ચિહ્નો (Signs) અને લક્ષણો (Symptoms) દર્શાવે છે:
૧. શરીરમાં સોજા આવવા (Edema)
કિડની વધારાનું પાણી અને સોડિયમ બહાર કાઢી શકતી નથી, જેને કારણે:
- પગના પંજા, ઘૂંટી અને હાથમાં સોજા આવે છે.
- ચહેરા પર અને ખાસ કરીને આંખોની આસપાસ સવારે સોજા જોવા મળે છે.
૨. પેશાબમાં ફેરફાર
- પેશાબની માત્રામાં નોંધપાત્ર ઘટાડો થવો (અથવા સાવ બંધ થઈ જવો).
- પેશાબમાં લોહી આવવું અથવા પેશાબ ખૂબ જ ફીણવાળો (પ્રોટીન જવાને કારણે) દેખાવો.
- રાત્રે વારંવાર પેશાબ કરવા જવું પડવું.
૩. શ્વાસ લેવામાં તકલીફ
શરીરમાં વધારાનું પ્રવાહી જમા થવાને કારણે તે ફેફસામાં ભરાઈ શકે છે, જેનાથી:
- સામાન્ય ચાલવામાં પણ શ્વાસ ચઢે છે.
- પથારીમાં સીધા સૂતી વખતે ગભરામણ કે શ્વાસની તકલીફ અનુભવાય છે.
૪. પાચન સંબંધિત સમસ્યાઓ
લોહીમાં યુરિયા અને અન્ય ઝેરી તત્વો (Toxins) વધવાને કારણે:
- સતત ઉબકા (Nausea) આવવા અને ઉલટી થવી.
- ખોરાક પ્રત્યે અરુચિ થવી અને મોઢાનો સ્વાદ બગડી જવો (ધાતુ જેવો સ્વાદ લાગવો).
- હિચકી (હેડકી) આવવી જે લાંબા સમય સુધી મટે નહીં.
૫. થાક અને નબળાઈ
- લોહીમાં અશુદ્ધિઓ વધવાથી વ્યક્તિ સતત થાક અને માનસિક સુસ્તી અનુભવે છે.
- કિડની લોહી બનાવતું હોર્મોન (Erythropoietin) ઓછું બનાવે છે, જેનાથી એનિમિયા (લોહીની કમી) થાય છે અને નબળાઈ લાગે છે.
૬. અન્ય શારીરિક ચિહ્નો
- ખંજવાળ: શરીરમાં કચરો અને ફોસ્ફરસ વધવાથી ત્વચા પર અસહ્ય ખંજવાળ આવી શકે છે.
- સ્નાયુઓમાં ખેંચાણ: શરીરમાં ક્ષારો (ઇલેક્ટ્રોલાઇટ્સ) નું સંતુલન બગડવાથી પગમાં વારંવાર ગોટલા ચઢવા કે ખેંચાણ થવું.
- ઊંઘમાં મુશ્કેલી: અસ્વસ્થતાને કારણે રાત્રે બરાબર ઊંઘ ન આવવી.
ચેતવણી: જો આમાંથી એક કે તેથી વધુ લક્ષણો ગંભીર રીતે દેખાય, તો તાત્કાલિક લોહીમાં ક્રિએટિનાઇન (Creatinine) અને યુરિયા (Urea) ની તપાસ કરાવવી જોઈએ અને ડોક્ટરની સલાહ લેવી જોઈએ.
ડાયાલિસિસ નું નિદાન કેવી રીતે કરવું?
ડાયાલિસિસની જરૂર છે કે નહીં તેનું નિદાન કરવા માટે ડોક્ટરો મુખ્યત્વે લોહી અને પેશાબના રિપોર્ટ્સ તેમજ કિડનીની સોનોગ્રાફીનો સહારો લે છે. ડાયાલિસિસનો નિર્ણય લેવા માટે નીચે મુજબના પરીક્ષણો કરવામાં આવે છે:
૧. બ્લડ ટેસ્ટ (લોહીની તપાસ)
આ સૌથી મહત્વનો તબક્કો છે, જેમાં મુખ્યત્વે બે બાબતો જોવામાં આવે છે:
- ક્રિએટિનાઇન (Serum Creatinine): આ સ્નાયુઓ દ્વારા પેદા થતો કચરો છે. જો કિડની નબળી હોય, તો લોહીમાં તેનું સ્તર વધી જાય છે. (સામાન્ય રીતે ૦.૭ થી ૧.૩ mg/dL હોવું જોઈએ).
- બ્લડ યુરિયા નાઇટ્રોજન (BUN): પ્રોટીન પાચન પછી બનતો કચરો લોહીમાં કેટલો છે તે માપવામાં આવે છે.
- GFR (Glomerular Filtration Rate): આ એક આંકડો છે જે દર્શાવે છે કે કિડની દર મિનિટે કેટલું લોહી સાફ કરે છે. જો GFR ૧૫ થી ઓછો આવે, તો ડાયાલિસિસ શરૂ કરવાની જરૂર પડે છે.
૨. પેશાબની તપાસ (Urinalysis)
- આલ્બ્યુમિન/પ્રોટીન: જો પેશાબમાં પ્રોટીન (આલ્બ્યુમિન) વધુ આવતું હોય, તો તેનો અર્થ એ છે કે કિડનીના ફિલ્ટર નબળા પડ્યા છે.
- પેશાબની માત્રા: ૨૪ કલાકમાં કેટલો પેશાબ થાય છે તેની માપણી કરવામાં આવે છે.
૩. ઈમેજિંગ ટેસ્ટ (સોનોગ્રાફી)
- કિડની સોનોગ્રાફી (USG KUB): આ ટેસ્ટ દ્વારા કિડનીનું કદ (Size) જોવામાં આવે છે. જો કિડની સંકોચાઈ ગઈ હોય (Shrunken Kidneys), તો તે લાંબા ગાળાની બીમારી (Chronic Kidney Disease) સૂચવે છે. આ સિવાય કિડનીમાં પથરી કે કોઈ અવરોધ છે કે નહીં તે પણ જાણી શકાય છે.
૪. ઇલેક્ટ્રોલાઇટ લેવલ (Electrolyte Levels)
લોહીમાં પોટેશિયમ, સોડિયમ અને ફોસ્ફરસનું પ્રમાણ માપવામાં આવે છે. જો પોટેશિયમ ખૂબ વધી જાય, તો તે હૃદય માટે જોખમી હોઈ શકે છે, જે કટોકટીમાં (Emergency) ડાયાલિસિસ કરવાનું મુખ્ય કારણ બને છે.
૫. શારીરિક તપાસ અને લક્ષણો
ડોક્ટર દર્દીના નીચેના લક્ષણો તપાસે છે:
- પગમાં કે આંખોની આસપાસ સોજા.
- બ્લડ પ્રેશરમાં અચાનક ઉછાળો.
- ફેફસામાં પાણી ભરાવાને કારણે શ્વાસ લેવામાં અસહ્ય તકલીફ.
નિદાન પછીની તૈયારી
જો રિપોર્ટ્સના આધારે ડાયાલિસિસ નક્કી થાય, તો ડોક્ટર નીચેના પગલાં લે છે:
- હિમોડાયાલિસિસ માટે: હાથમાં AV Fistula (નસ જોડવાની નાની સર્જરી) કરાવવાની સલાહ આપે છે.
- પેરીટોનિયલ ડાયાલિસિસ માટે: પેટમાં કેથેટર મુકવાની સલાહ આપે છે.
ડાયાલિસિસ ની સારવાર શું છે?
ડાયાલિસિસ પોતે જ કિડની ફેલ્યોરની એક મુખ્ય સારવાર (Treatment) છે. તે કિડનીના રોગને જડમૂળથી મટાડતું નથી, પરંતુ શરીરના ઝેરી તત્વો દૂર કરીને વ્યક્તિને જીવંત રાખવાનું કામ કરે છે.
ડાયાલિસિસની સારવાર પ્રક્રિયાને મુખ્ય બે રીતે સમજવી જરૂરી છે:
૧. મેડિકલ પ્રક્રિયા (સારવાર કેવી રીતે થાય છે?)
- હિમોડાયાલિસિસ (Hemodialysis):
- ડોક્ટર સૌથી પહેલા તમારા હાથમાં AV ફિસ્ટુલા (Fistula) બનાવે છે.
- સારવાર દરમિયાન, બે સોય દ્વારા લોહીને મશીનમાં મોકલવામાં આવે છે.
- મશીનનું ફિલ્ટર લોહી સાફ કરે છે અને ફરીથી તમારા શરીરમાં મોકલે છે.
- આ પ્રક્રિયા દરમિયાન બ્લડ પ્રેશરનું સતત નિરીક્ષણ કરવામાં આવે છે.
- પેરીટોનિયલ ડાયાલિસિસ (Peritoneal Dialysis):
- પેટમાં એક નળી (કેથેટર) દ્વારા ખાસ પ્રવાહી નાખવામાં આવે છે.
- આ પ્રવાહી થોડા કલાકો પેટમાં રહે છે અને કચરો શોષી લે છે, ત્યારબાદ તેને બહાર કાઢી લેવામાં આવે છે.
૨. સારવાર સાથે જોડાયેલી અન્ય સાવચેતીઓ
માત્ર મશીન પર ડાયાલિસિસ કરાવવું પૂરતું નથી, તેની સાથે આ બાબતો પણ સારવારનો ભાગ છે:
- દવાઓ:
- એનિમિયા માટે: લોહી વધારવા માટે આયર્ન અથવા એરિથ્રોપોઈટિન (EPO) ના ઈન્જેક્શન.
- બ્લડ પ્રેશરની દવાઓ: કિડનીના દર્દીઓમાં બીપી કાબૂમાં રાખવું ખૂબ જરૂરી છે.
- કેલ્શિયમ અને વિટામિન્સ: હાડકાંને મજબૂત રાખવા માટે.
- ફોસ્ફરસ બાઈન્ડર્સ: શરીરમાં ફોસ્ફરસનું પ્રમાણ વધતું અટકાવવા માટે.
- ખોરાક અને પરેજી (Dietary Management):
- પાણીનું નિયંત્રણ: દિવસમાં કેટલું પાણી કે પ્રવાહી પીવું તેની મર્યાદા (સામાન્ય રીતે ૧ લિટર કે તેથી ઓછું) નક્કી કરવામાં આવે છે.
- મીઠું ઓછું: શરીરમાં સોજા ન આવે તે માટે મીઠાનો ત્યાગ કરવો પડે છે.
- પોટેશિયમ અને પ્રોટીન: કેળા, નારંગી અને વધુ પડતી દાળ જેવી વસ્તુઓ ડોક્ટરની સલાહ મુજબ લેવી જોઈએ.
શું ડાયાલિસિસ કાયમી સારવાર છે?
ડાયાલિસિસ એ બે સ્થિતિમાં કરવામાં આવે છે:
- ટૂંકા ગાળા માટે (Acute): જો અચાનક કોઈ કારણસર કિડની બંધ થઈ હોય, તો થોડા ડાયાલિસિસ પછી કિડની ફરી કામ કરતી થઈ શકે છે.
- લાંબા ગાળા માટે (Chronic): જો કિડની સાવ નકામી થઈ ગઈ હોય, તો જીવનભર ડાયાલિસિસ કરાવવું પડે છે અથવા તો કિડની ટ્રાન્સપ્લાન્ટ કરાવવું એ એકમાત્ર કાયમી સારવાર છે.
યાદ રાખો:
ડાયાલિસિસ લેતા દર્દીઓ જો યોગ્ય પરેજી પાળે અને નિયમિત કસરત કરે, તો તેઓ સામાન્ય જીવન જીવી શકે છે અને પોતાનું કામ પણ કરી શકે છે.
ડાયાલિસિસ ના ઘરગથ્થુ ઉપચાર શું છે?
એક ખૂબ જ મહત્વની વાત સમજવી જરૂરી છે: ડાયાલિસિસનો કોઈ ઘરગથ્થુ વિકલ્પ કે ઉપચાર નથી. જ્યારે કિડની લોહી સાફ કરવાનું બંધ કરી દે છે, ત્યારે ફક્ત આધુનિક તબીબી પદ્ધતિ (ડાયાલિસિસ) જ જીવ બચાવી શકે છે.
જોકે, ડાયાલિસિસ પર રહેલા દર્દીઓ ઘરગથ્થુ રીતે એવી કાળજી રાખી શકે છે જેનાથી તેમની તબિયત સારી રહે, ડાયાલિસિસમાં તકલીફ ઓછી પડે અને કિડની પર વધુ ભાર ન આવે. તેને ‘સહાયક કાળજી’ કહી શકાય:
૧. પ્રવાહીનું કડક નિયંત્રણ (Fluid Management)
ડાયાલિસિસના દર્દીઓ માટે સૌથી મોટો ‘ઉપચાર’ પાણી પર કાબૂ રાખવો તે છે.
- ડોક્ટરે સૂચવેલા પ્રમાણ (સામાન્ય રીતે દિવસનું ૧ લિટર) થી વધુ પાણી ન પીવો.
- તરસ લાગે ત્યારે બરફનો નાનો ટુકડો મોઢામાં રાખવો અથવા કોગળા કરવા.
- ચા, કોફી, છાશ અને દાળના પાણીને પણ પ્રવાહીમાં ગણતરીમાં લેવા.
૨. આહારમાં ફેરફાર (Dietary Precautions)
- મીઠું (Salt) ઓછું કરો: મીઠું ઓછું ખાવાથી તરસ ઓછી લાગશે અને શરીરમાં સોજા નહીં ચઢે. સિંધવ મીઠું કે ‘લો-સોડિયમ’ મીઠું ડોક્ટરની સલાહ વગર ન વાપરવું, કારણ કે તેમાં પોટેશિયમ વધુ હોઈ શકે છે.
- પોટેશિયમથી બચો: કેળા, નારંગી, ટામેટાં, બટાકા અને નાળિયેર પાણીમાં પોટેશિયમ વધુ હોય છે, જે હૃદય માટે જોખમી બની શકે છે. શાકભાજીને સુધારીને ગરમ પાણીમાં ઉકાળી, તેનું પાણી કાઢી નાખીને (Leaching process) રાંધવાથી પોટેશિયમ ઓછું કરી શકાય છે.
- પ્રોટીનનું સંતુલન: ડાયાલિસિસ દરમિયાન પ્રોટીન ઓછું થઈ જાય છે, તેથી ડોક્ટરની સલાહ મુજબ ઈંડાની સફેદી કે પનીર જેવા ઉચ્ચ ગુણવત્તાવાળા પ્રોટીન લેવા.
૩. હર્બલ કે આયુર્વેદિક દવાઓથી સાવધાન
- ઘણીવાર લોકો કિડની મટાડવા માટે આયુર્વેદિક ઉકાળા કે દેશી પડીકીઓ લે છે. કિડની ફેલ્યોરના કિસ્સામાં આવી દવાઓ લોહીમાં ક્રિએટિનાઇન અને પોટેશિયમ અચાનક વધારી શકે છે, જે જીવલેણ સાબિત થઈ શકે છે.
- કોઈપણ નવી જડીબુટ્ટી લેતા પહેલા તમારા નેફ્રોલોજિસ્ટને જરૂર પૂછો.
૪. જીવનશૈલીમાં સુધારો
- હળવી કસરત: જો તબિયત પરવાનગી આપે તો રોજ ૧૫-૨૦ મિનિટ હળવું ચાલવું.
- વજનનું ધ્યાન: ડાયાલિસિસના બે સત્ર વચ્ચે તમારું વજન ૨-૩ કિલોથી વધુ ન વધે તેનું ધ્યાન રાખવું.
- તણાવ મુક્ત રહો: પ્રાણાયામ અને ધ્યાન (Meditation) કરવાથી માનસિક શાંતિ મળે છે અને બ્લડ પ્રેશર કાબૂમાં રહે છે.
ચેતવણી (Warning):
ક્યારેય પણ ઘરગથ્થુ ઉપચારના ભરોસે ડાયાલિસિસ બંધ કરવું નહીં કે દવાઓ છોડવી નહીં. આમ કરવું અત્યંત જોખમી છે અને તેનાથી ફેફસામાં પાણી ભરાઈ શકે છે અથવા હાર્ટ એટેક આવી શકે છે.
ડાયાલિસિસ નું જોખમ કેવી રીતે ઘટાડવું?
ડાયાલિસિસ પોતે એક જીવનરક્ષક પ્રક્રિયા છે, પરંતુ તેની સાથે કેટલીક આડઅસર કે જોખમો (જેમ કે બ્લડ પ્રેશર ઘટવું, ઇન્ફેક્શન કે નબળાઈ) જોડાયેલા હોઈ શકે છે. આ જોખમોને ઘટાડવા માટે દર્દી અને તેના પરિવારે નીચે મુજબની સાવચેતી રાખવી જોઈએ:
૧. ઇન્ફેક્શન (ચેપ) થી બચવું
ડાયાલિસિસના દર્દીઓ માટે ચેપનું જોખમ સૌથી વધુ હોય છે.
- ફિસ્ટુલાની સંભાળ: જ્યાંથી ડાયાલિસિસ થાય છે (AV Fistula), તે ભાગને હંમેશા સાબુ અને પાણીથી સાફ રાખો. ત્યાં ખંજવાળ ન કરો.
- હાથ ધોવાની આદત: ડાયાલિસિસ સેન્ટરમાં પ્રવેશતા પહેલા અને બહાર નીકળતી વખતે હાથ બરાબર સાફ કરો.
- કેથેટરની સુરક્ષા: જો ગળામાં કે છાતીમાં નળી (Catheter) હોય, તો તેને ભીની ન થવા દો અને પાટાને નિયમિત બદલાવો.
૨. ખોરાક અને પાણીનું કડક શિસ્ત
જો તમે આહારમાં ભૂલ કરો છો, તો ડાયાલિસિસ દરમિયાન બ્લડ પ્રેશર ઘટી શકે છે અથવા સ્નાયુમાં ખેંચાણ આવી શકે છે.
- વજન પર નિયંત્રણ: બે ડાયાલિસિસ વચ્ચે તમારું વજન ૧.૫ થી ૨ કિલો થી વધુ ન વધવું જોઈએ. જો વધુ પાણી પીવાશે, તો મશીન દ્વારા તેને ઝડપથી ખેંચવું પડશે, જે હૃદય પર દબાણ લાવે છે.
- પોટેશિયમ ઓછું કરો: લોહીમાં પોટેશિયમ વધી જવાથી હૃદયના ધબકારા અનિયમિત થઈ શકે છે. તેથી બટાકા, ટામેટાં, કેળા અને જ્યુસ જેવી વસ્તુઓ ટાળો.
૩. બ્લડ પ્રેશર અને સુગરનું મોનિટરિંગ
- નિયમિત તપાસ: ઘરે સવાર-સાંજ બ્લડ પ્રેશર માપો અને તેની ડાયરી બનાવો.
- દવાઓનો સમય: બ્લડ પ્રેશરની કઈ દવા ડાયાલિસિસના દિવસે લેવી અને કઈ ડાયાલિસિસ પછી લેવી, તે ડોક્ટરને પૂછીને જ નક્કી કરો. ડાયાલિસિસ પહેલા બીપીની દવા લેવાથી પ્રક્રિયા દરમિયાન બીપી લો થઈ જવાનું જોખમ રહે છે.
૪. લોહીની ટકાવારી (Hemoglobin) જાળવવી
કિડની ફેલ્યોરમાં લોહી ઓછું થવાનું જોખમ રહે છે.
- ડોક્ટરની સલાહ મુજબ Erythropoietin (EPO) ઇન્જેક્શન અને આયર્નની દવાઓ નિયમિત લો. લોહી સારું હશે તો ડાયાલિસિસ પછી ઓછો થાક લાગશે.
૫. ડાયાલિસિસનો સમય પૂરો કરવો
- ક્યારેય પણ ડાયાલિસિસ અધવચ્ચેથી છોડશો નહીં અથવા સમય ઓછો ન કરાવશો. જો ૪ કલાક કહ્યા હોય, તો પૂરો સમય આપવો જેથી લોહી બરાબર સાફ થાય અને ઝેરી તત્વો શરીરમાં બાકી ન રહે.
૬. રસીકરણ (Vaccination)
- ડાયાલિસિસના દર્દીઓએ Hepatitis B, Influenza (ફ્લૂ) અને Pneumonia ની રસી લેવી જોઈએ જેથી હોસ્પિટલમાંથી લાગતા ચેપનું જોખમ ઘટે.
ક્યારે તાત્કાલિક ડોક્ટરનો સંપર્ક કરવો?
- ફિસ્ટુલા વાળા હાથમાં ધબકારા (Thrill) સંભળાવાનું બંધ થઈ જાય.
- ડાયાલિસિસના ભાગે લાલિમા, સોજો કે પરુ દેખાય.
- ખૂબ ઠંડી લાગીને તાવ આવે.
- શ્વાસ લેવામાં તીવ્ર તકલીફ થાય.
ડૉક્ટરને ક્યારે મળવું?-ડાયાલિસિસ
ડાયાલિસિસ પર રહેલા દર્દીઓએ કેટલીક પરિસ્થિતિઓમાં જરા પણ વિલંબ કર્યા વગર ડોક્ટર અથવા ડાયાલિસિસ સેન્ટરનો સંપર્ક કરવો જોઈએ. નીચે મુજબના લક્ષણો દેખાય ત્યારે સાવચેત થઈ જવું:
૧. ફિસ્ટુલા (Fistula) કે કેથેટર સંબંધિત સમસ્યાઓ
આ સૌથી ગંભીર બાબત છે, કારણ કે તે તમારા ડાયાલિસિસનો મુખ્ય માર્ગ છે:
- ધબકારા બંધ થવા: ફિસ્ટુલા ઉપર હાથ રાખતા જો ધબકારા (vibration/thrill) અનુભવાય નહીં, તો તેનો અર્થ છે કે નળીમાં લોહી જામી ગયું હોઈ શકે.
- લોહી નીકળવું: ડાયાલિસિસની જગ્યાએથી સતત લોહી નીકળતું હોય.
- ચેપના ચિહ્નો: ફિસ્ટુલા કે કેથેટરની આસપાસની ચામડી લાલ થઈ જાય, સોજો આવે, ગરમ લાગે અથવા ત્યાંથી પરુ નીકળે.
૨. શ્વાસ લેવામાં તકલીફ
- જો તમને બેસતી વખતે કે સૂતી વખતે શ્વાસ લેવામાં ખૂબ જ મુશ્કેલી પડતી હોય.
- આ ફેફસામાં પાણી ભરાવાના (Fluid Overload) સંકેત હોઈ શકે છે, જે કટોકટીની સ્થિતિ છે.
૩. તાવ અને ઠંડી લાગવી
- જો ડાયાલિસિસ દરમિયાન કે પછી ધ્રુજારી સાથે તાવ આવે. તે લોહીમાં ચેપ (Septicemia) હોવાનું લક્ષણ હોઈ શકે છે.
૪. બ્લડ પ્રેશરમાં મોટો ફેરફાર
- ખૂબ ઓછું બીપી: ચક્કર આવવા, આંખે અંધારા આવવા અથવા બેભાન થઈ જવું.
- ખૂબ ઊંચું બીપી: અસહ્ય માથાનો દુખાવો, ઝાંખું દેખાવું અથવા નાકમાંથી લોહી નીકળવું.
૫. શરીરમાં અસામાન્ય ફેરફાર
- સોજા વધવા: અચાનક વજન વધી જાય અને પગ, ચહેરા કે પેટ પર સોજા દેખાય.
- સ્નાયુઓમાં ખેંચાણ: અસહ્ય ગોટલા ચઢવા જે સામાન્ય માલિશથી પણ મટે નહીં.
- માનસિક સ્થિતિ: દર્દી ખૂબ મૂંઝવણમાં હોય, બરાબર વાત ન કરી શકે અથવા વધુ પડતી ઊંઘ આવે.
૬. પાચન અને આહાર
- સતત ઉલટીઓ થવી અને કશું પણ ખાઈ ન શકવું.
- લાંબા સમય સુધી ઝાડા થવા (જેનાથી શરીરમાં પાણી ઘટી જાય અને ડાયાલિસિસમાં તકલીફ પડે).
મહત્વની સલાહ: જો તમને ઉપરનામાંથી કોઈ પણ લક્ષણ જણાય, તો આગામી ડાયાલિસિસના દિવસની રાહ જોયા વગર તરત જ તમારા નેફ્રોલોજિસ્ટ અથવા ઇમરજન્સી વોર્ડમાં જવું જોઈએ.
નિષ્કર્ષ
ડાયાલિસિસથી ડરવાની જરૂર નથી. તે દર્દીને ગુણવત્તાયુક્ત જીવન જીવવામાં મદદ કરે છે. યોગ્ય આહાર, દવાઓ અને નિયમિત ડાયાલિસિસ દ્વારા વ્યક્તિ પોતાનું રોજીંદું કામ કરી શકે છે. ડાયાલિસિસ એ કિડની ટ્રાન્સપ્લાન્ટ સુધી પહોંચવા માટેનો એક મજબૂત પુલ છે.