સ્પાઇના બિફિડા એ એક જન્મજાત ખામી છે જે ત્યારે થાય છે જ્યારે ગર્ભાવસ્થાના પ્રથમ મહિનામાં બાળકની કરોડરજ્જુ અને તેની આસપાસના રક્ષણાત્મક પટલ (જેને ન્યુરલ ટ્યુબ કહેવાય છે) સંપૂર્ણપણે બંધ થતા નથી. આ ખામી ન્યુરલ ટ્યુબ ડિફેક્ટ (NTD) નામના વિકારોના સમૂહનો એક ભાગ છે. આના કારણે કરોડરજ્જુ અને તેમાંથી નીકળતી ચેતાઓને નુકસાન થઈ શકે છે, જે વિવિધ સ્તરની શારીરિક અને ન્યુરોલોજીકલ સમસ્યાઓ તરફ દોરી શકે છે.
આ સ્થિતિ હળવાથી લઈને ગંભીર સુધીની હોઈ શકે છે, અને તેની અસર બાળકના જીવન પર લાંબા ગાળાની રહી શકે છે. આ લેખમાં, આપણે સ્પાઇના બિફિડાના વિવિધ પાસાઓ, તેના પ્રકારો, કારણો, લક્ષણો, નિદાન, સારવાર અને તેના નિવારણ વિશે વિગતવાર ચર્ચા કરીશું.
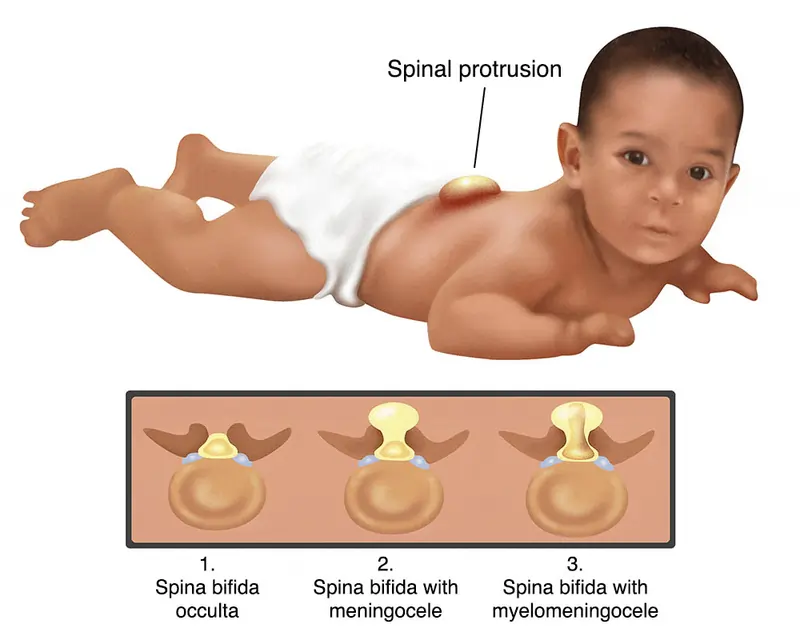
સ્પાઇના બિફિડા શું છે?
માનવ શરીરમાં કરોડરજ્જુ એ મગજમાંથી નીકળતી ચેતાઓની એક મહત્વપૂર્ણ નળી છે જે સમગ્ર શરીરમાં સંદેશા પહોંચાડે છે. આ કરોડરજ્જુ કરોડસ્તંભના હાડકાં (કરોડરજ્જુ) દ્વારા સુરક્ષિત હોય છે. ગર્ભાવસ્થાના પ્રારંભિક તબક્કામાં, ન્યુરલ ટ્યુબ નામની રચના વિકાસ પામે છે, જે આખરે મગજ અને કરોડરજ્જુ બનાવે છે.
જો આ ન્યુરલ ટ્યુબ સંપૂર્ણપણે બંધ ન થાય, તો સ્પાઇના બિફિડા થાય છે. આના કારણે કરોડરજ્જુના કેટલાક ભાગો ખુલ્લા રહી શકે છે અથવા કરોડરજ્જુના પટલ (મેનિન્જીસ) અને ચેતા કોથળી જેવી રચનામાં બહાર નીકળી શકે છે.
સ્પાઇના બિફિડાના પ્રકારો:
સ્પાઇના બિફિડાને સામાન્ય રીતે ત્રણ મુખ્ય પ્રકારોમાં વર્ગીકૃત કરવામાં આવે છે, જે ખામીની ગંભીરતા અને તેના દ્વારા અસરગ્રસ્ત શરીરના ભાગો પર આધાર રાખે છે:
- સ્પાઇના બિફિડા ઓકલ્ટા (Spina Bifida Occulta):
- આ સ્પાઇના બિફિડાનો સૌથી હળવો અને સૌથી સામાન્ય પ્રકાર છે.
- “ઓકલ્ટા” શબ્દનો અર્થ “છુપાયેલું” થાય છે, કારણ કે આ ખામી ઘણીવાર બહારથી દેખાતી નથી.
- આમાં, કરોડરજ્જુના એક અથવા વધુ હાડકાં (કરોડરજ્જુ) સંપૂર્ણપણે બંધ થતા નથી, પરંતુ કરોડરજ્જુ અને તેની આસપાસના પટલ અંદર સુરક્ષિત રહે છે.
- મોટાભાગના કિસ્સાઓમાં, સ્પાઇના બિફિડા ઓકલ્ટા ધરાવતા લોકોને કોઈ લક્ષણોનો અનુભવ થતો નથી અને તેમને કોઈ સારવારની જરૂર પડતી નથી.
- કેટલાક કિસ્સાઓમાં, ખામીવાળી જગ્યાએ ચામડી પર નાનો ખાડો, વાળનો ગુચ્છો, લાલ નિશાન અથવા ચરબીનો ગઠ્ઠો જોવા મળી શકે છે.
- ભાગ્યે જ, કેટલાક બાળકોમાં પીઠનો દુખાવો, મૂત્રાશય અથવા આંતરડાના કાર્યોમાં સમસ્યા, પગમાં નબળાઈ અથવા સંવેદનાનો અભાવ જેવા લક્ષણો જોવા મળી શકે છે. આ લક્ષણો ત્યારે થાય છે જ્યારે કરોડરજ્જુ કરોડસ્તંભની અંદર ફસાઈ જાય છે (ટેથર્ડ સ્પાઇન સિન્ડ્રોમ).
- મેનિન્ગોસેલ (Meningocele):
- આ પ્રકારમાં, મગજ અને કરોડરજ્જુને ઢાંકતા રક્ષણાત્મક પટલ (મેનિન્જીસ) કરોડરજ્જુમાં રહેલી ખામી દ્વારા બહાર નીકળીને ચામડીની નીચે એક પ્રવાહી ભરેલી કોથળી બનાવે છે.
- જોકે, કરોડરજ્જુ પોતે આ કોથળીમાં સામેલ હોતી નથી અથવા તો નહિવત્ પ્રમાણમાં હોય છે.
- આના કારણે ચેતાને થતું નુકસાન મેનિન્ગોસેલ કરતાં ઓછું હોય છે, અને સામાન્ય રીતે ગંભીર શારીરિક વિકલાંગતા થતી નથી.
- કોથળીને સર્જરી દ્વારા દૂર કરી શકાય છે અને પટલને પાછા અંદર મૂકી શકાય છે. મોટાભાગના બાળકોને આ સર્જરી પછી થોડી કે કોઈ જ સમસ્યાઓ થતી નથી.
- માયલોમેનિંગોસેલ (Myelomeningocele):
- આ સ્પાઇના બિફિડાનો સૌથી ગંભીર પ્રકાર છે.
- આમાં, કરોડરજ્જુના હાડકાંમાં એક મોટો છિદ્ર હોય છે, જેના દ્વારા મેનિન્જીસ (પટલ) અને કરોડરજ્જુ બંને બહાર નીકળીને પીઠ પર એક ખુલ્લી અથવા ચામડીથી ઢંકાયેલી કોથળી બનાવે છે.
- આનાથી ચેતાને ગંભીર નુકસાન થાય છે કારણ કે કરોડરજ્જુ અને ચેતા તત્વો કોથળીમાં ખુલ્લા હોય છે અને નુકસાન માટે સંવેદનશીલ હોય છે.
- માયલોમેનિંગોસેલ ધરાવતા બાળકોમાં વિવિધ સ્તરની શારીરિક અને ન્યુરોલોજીકલ સમસ્યાઓ જોવા મળે છે, જેમાં નીચેનાનો સમાવેશ થાય છે:
- પગમાં નબળાઈ અથવા લકવો.
- મૂત્રાશય અને આંતરડાના નિયંત્રણમાં સમસ્યાઓ (અસંયમ).
- હાઈડ્રોસેફાલસ (મગજમાં પ્રવાહીનો સંગ્રહ), જેના માટે શંટ નામની સર્જરીની જરૂર પડી શકે છે.
- શીખવાની મુશ્કેલીઓ અથવા ધ્યાન કેન્દ્રિત કરવામાં સમસ્યાઓ.
- ઓર્થોપેડિક સમસ્યાઓ જેમ કે ક્લબફૂટ, હિપ ડિસલોકેશન, અને સ્કોલિયોસિસ (કરોડરજ્જુનો વળાંક).
- ચિરી માલફોર્મેશન (Chiari Malformation) – મગજનો એક ભાગ કરોડરજ્જુના કેનાલમાં નીચે તરફ ખસી જાય છે, જે શ્વાસ, ગળવામાં અને હાથના હલનચલનમાં સમસ્યાઓ કરી શકે છે.
સ્પાઇના બિફિડાના કારણો:
સ્પાઇના બિફિડાનું ચોક્કસ કારણ સંપૂર્ણપણે જાણીતું નથી, પરંતુ એવું માનવામાં આવે છે કે તે આનુવંશિક અને પર્યાવરણીય પરિબળો ના સંયોજનથી થાય છે. કેટલાક મુખ્ય જોખમી પરિબળોમાં શામેલ છે:
- ફોલિક એસિડની ઉણપ: ગર્ભાવસ્થા પહેલા અને ગર્ભાવસ્થાના પ્રારંભિક તબક્કામાં ફોલિક એસિડ (વિટામિન B9) નું અપૂરતું સેવન સ્પાઇના બિફિડા અને અન્ય ન્યુરલ ટ્યુબ ડિફેક્ટ્સનું જોખમ નોંધપાત્ર રીતે વધારી શકે છે. ફોલિક એસિડ ન્યુરલ ટ્યુબના યોગ્ય વિકાસ માટે નિર્ણાયક છે.
- આનુવંશિક વલણ: જો પરિવારમાં કોઈને ન્યુરલ ટ્યુબની ખામી હોય, તો બાળકને સ્પાઇના બિફિડા થવાનું જોખમ વધી જાય છે. જોકે, મોટાભાગના કિસ્સાઓમાં, પરિવારમાં કોઈ ઇતિહાસ હોતો નથી.
- અમુક દવાઓ: ગર્ભાવસ્થા દરમિયાન કેટલીક દવાઓનું સેવન, ખાસ કરીને વાઈ (એપિલેપ્સી) ની સારવાર માટે વપરાતી એન્ટિ-સીઝર દવાઓ, જેમ કે વેલપ્રોઈક એસિડ (Valproic Acid), સ્પાઇના બિફિડાનું જોખમ વધારી શકે છે.
- નિયંત્રિત ન થયેલ ડાયાબિટીસ: ગર્ભાવસ્થા દરમિયાન માતાને ખરાબ રીતે નિયંત્રિત ડાયાબિટીસ હોય, તો પણ સ્પાઇના બિફિડાનું જોખમ વધી શકે છે.
- જાડાપણું (Obesity)
- શરીરનું વધુ તાપમાન (Hyperthermia): ગર્ભાવસ્થાના પ્રારંભિક તબક્કામાં, માતાના શરીરનું તાપમાન – જેમ કે તાવ અથવા ગરમ ટબ અથવા સ્વિમિંગ પુલનો લાંબા સમય સુધી ઉપયોગ – પણ જોખમ પરિબળ હોઈ શકે છે.
- વંશીયતા: અમુક વંશીય જૂથોમાં સ્પાઇના બિફિડાનું પ્રમાણ વધુ જોવા મળે છે.
સ્પાઇના બિફિડાના લક્ષણો:
સ્પાઇના બિફિડાના લક્ષણો તેના પ્રકાર અને ગંભીરતા પર આધાર રાખે છે.
સ્પાઇના બિફિડા ઓકલ્ટાના લક્ષણો (ભાગ્યે જ):
- પીઠના નીચેના ભાગમાં ત્વચા પર નાના ખાડા, વાળનો ગુચ્છો, લાલ નિશાન અથવા ચરબીનો ગઠ્ઠો.
- ભાગ્યે જ: પીઠનો દુખાવો, પગમાં નબળાઈ, મૂત્રાશય અથવા આંતરડાના કાર્યોમાં સમસ્યા.
મેનિન્ગોસેલના લક્ષણો:
- પીઠ પર પ્રવાહી ભરેલી કોથળી જે ચામડીથી ઢંકાયેલી હોય છે.
- સામાન્ય રીતે ગંભીર ન્યુરોલોજીકલ લક્ષણો હોતા નથી, પરંતુ ચેપનું જોખમ રહે છે.
માયલોમેનિંગોસેલના લક્ષણો:
- પીઠ પર ખુલ્લી અથવા ચામડીથી ઢંકાયેલી પ્રવાહી ભરેલી કોથળી, જેમાં કરોડરજ્જુ અને ચેતા હોય છે.
- ગતિશીલતા સંબંધિત સમસ્યાઓ:
- ખામીના સ્તર પર આધાર રાખીને, પગમાં નબળાઈ અથવા સંપૂર્ણ લકવો.
- ચાલવામાં મુશ્કેલી, જેના માટે વ્હીલચેર, ક્રેચ અથવા બ્રેસિસની જરૂર પડી શકે છે.
- પગના સ્નાયુઓમાં અવિકસિતતા.
- ક્લબફૂટ (પગનો અસામાન્ય આકાર) અને હિપ ડિસલોકેશન (સાથળના હાડકાનું તેના સાંધામાંથી ખસી જવું).
- મૂત્રાશય અને આંતરડાના કાર્યોમાં સમસ્યાઓ:
- પેશાબ પર નિયંત્રણ ગુમાવવું (મૂત્રાશયની અસંયમ) અથવા પેશાબ જમા થઈ જવો.
- આંતરડા પર નિયંત્રણ ગુમાવવું (આંતરડાની અસંયમ) અથવા કબજિયાત.
- હાઈડ્રોસેફાલસ:
- મગજમાં પ્રવાહી (સેરેબ્રોસ્પાઇનલ ફ્લુઇડ) જમા થવું, જેના કારણે માથું મોટું થઈ શકે છે અને મગજ પર દબાણ આવી શકે છે. આનાથી શીખવાની, ધ્યાન કેન્દ્રિત કરવાની અને અન્ય જ્ઞાનાત્મક ક્ષમતાઓમાં મુશ્કેલી થઈ શકે છે.
- ચિરી માલફોર્મેશન (Chiari Malformation):
- મગજનો નીચલો ભાગ (સેરેબેલમ) કરોડરજ્જુના કેનાલમાં નીચે તરફ ખસી જાય છે, જે ગળવામાં મુશ્કેલી, શ્વાસ લેવામાં તકલીફ, હાથમાં નબળાઈ, અને આંખોની હિલચાલમાં સમસ્યાઓ કરી શકે છે.
- ત્વચાની સંવેદનામાં ઘટાડો:
- ખામીના સ્તરની નીચેના ભાગમાં સ્પર્શ, તાપમાન અને પીડાની સંવેદનામાં ઘટાડો અથવા અભાવ. આનાથી ઘા અથવા ઈજાઓનું જોખમ વધે છે કારણ કે વ્યક્તિ પીડા અનુભવી શકતી નથી.
- લેટેક્સ એલર્જી:
- સ્પાઇના બિફિડા ધરાવતા ઘણા બાળકોને લેટેક્સ પ્રત્યે એલર્જી હોય છે, જે વારંવાર તબીબી પ્રક્રિયાઓના સંપર્કમાં આવવાથી થાય છે.
નિદાન:
સ્પાઇના બિફિડાનું નિદાન ગર્ભાવસ્થા દરમિયાન અથવા જન્મ પછી કરી શકાય છે:
ગર્ભાવસ્થા દરમિયાન નિદાન (પ્રિનેટલ ડાયગ્નોસિસ):
- અલ્ટ્રાસાઉન્ડ: ગર્ભાવસ્થાના બીજા ટ્રાઇમેસ્ટરમાં નિયમિત અલ્ટ્રાસાઉન્ડ સ્કેન દ્વારા કરોડરજ્જુમાં ખામી અથવા હાઈડ્રોસેફાલસ જેવા લક્ષણો શોધી શકાય છે.
- મેટર્નલ સીરમ આલ્ફા-ફેટોપ્રોટીન (MSAFP) ટેસ્ટ: આ રક્ત પરીક્ષણ ગર્ભવતી માતાના લોહીમાં આલ્ફા-ફેટોપ્રોટીન (AFP) ના સ્તરને માપે છે. જો સ્તર ઊંચું હોય, તો તે ન્યુરલ ટ્યુબ ડિફેક્ટની શક્યતા દર્શાવે છે.
- એમ્નીયોસેન્ટેસિસ: જો MSAFP ટેસ્ટ પોઝિટિવ આવે, તો ગર્ભની આસપાસના એમ્નીયોટિક પ્રવાહીનો નમૂનો લઈને AFP અને એસિટિલકોલિનેસ્ટેરેઝ (Acetylcholinesterase) ના સ્તરનું પરીક્ષણ કરી શકાય છે.
જન્મ પછી નિદાન (પોસ્ટનેટલ ડાયગ્નોસિસ):
- શારીરિક તપાસ: બાળકના જન્મ પછી, ડોકટર પીઠ પર દેખીતી કોથળી, વાળનો ગુચ્છો, અથવા અન્ય ચામડીના નિશાન જોઈને નિદાન કરી શકે છે.
- ઇમેજિંગ ટેસ્ટ:
- એક્સ-રે: કરોડરજ્જુના હાડકામાં ખામી શોધવા માટે.
- MRI (મેગ્નેટિક રેઝોનન્સ ઇમેજિંગ): કરોડરજ્જુ, ચેતા અને મગજની વિગતવાર છબીઓ પ્રદાન કરે છે, જે ખામીની ગંભીરતા અને સંબંધિત સમસ્યાઓ (જેમ કે હાઈડ્રોસેફાલસ અથવા ચિરી માલફોર્મેશન) નક્કી કરવામાં મદદ કરે છે.
- CT સ્કેન: કેટલાક કિસ્સાઓમાં ઉપયોગી થઈ શકે છે.
સારવાર:
સ્પાઇના બિફિડાની સારવાર બાળકની સ્થિતિના પ્રકાર અને ગંભીરતા પર આધાર રાખે છે. સારવારનો મુખ્ય ધ્યેય જટિલતાઓને ઘટાડવી, શારીરિક કાર્યોને સુધારવા અને જીવનની ગુણવત્તામાં સુધારો લાવવાનો છે.
1. સર્જિકલ સારવાર:
- માયલોમેનિંગોસેલ માટે સર્જરી: માયલોમેનિંગોસેલના કિસ્સામાં, જન્મના 24 થી 48 કલાકની અંદર સર્જરી કરવામાં આવે છે. આ સર્જરીનો હેતુ કરોડરજ્જુ અને ચેતાને ફરીથી કરોડસ્તંભની અંદર મૂકીને કોથળીને બંધ કરવાનો છે. આનાથી ચેપનું જોખમ ઘટાડી શકાય છે અને વધુ ચેતા નુકસાન અટકાવી શકાય છે, જોકે થયેલું નુકસાન ઉલટાવી શકાતું નથી.
- ગર્ભાવસ્થા દરમિયાન સર્જરી (પ્રીનેટલ સર્જરી): કેટલાક કિસ્સાઓમાં, ગર્ભાવસ્થા દરમિયાન, બાળકનો જન્મ થાય તે પહેલાં, ગર્ભ પર સર્જરી કરવામાં આવે છે. સંશોધનો દર્શાવે છે કે પ્રિનેટલ સર્જરી હાઈડ્રોસેફાલસ અને ચિરી માલફોર્મેશનનું જોખમ ઘટાડવામાં મદદ કરી શકે છે, જોકે તેના પોતાના જોખમો પણ છે.
- શંટ પ્લેસમેન્ટ: જો હાઈડ્રોસેફાલસ હોય, તો મગજમાંથી વધારાનું પ્રવાહી દૂર કરવા માટે શંટ નામની એક ટ્યુબ મૂકવામાં આવે છે, જે તેને શરીરના અન્ય ભાગમાં (સામાન્ય રીતે પેટમાં) ડ્રેઇન કરે છે.
- ટેથર્ડ કોર્ડ સર્જરી: જો સ્પાઇના બિફિડા ઓકલ્ટા અથવા અન્ય પ્રકારોમાં કરોડરજ્જુ ફસાઈ જાય (ટેથર્ડ સ્પાઇન સિન્ડ્રોમ), તો સર્જરી દ્વારા તેને મુક્ત કરી શકાય છે.
2. લાંબાગાળાની સંભાળ અને પુનર્વસન:
સ્પાઇના બિફિડા ધરાવતા બાળકોને જીવનભર વિવિધ પ્રકારની સંભાળ અને સહાયની જરૂર પડી શકે છે:
- ફિઝીયોથેરાપી સારવાર (કસરત ઉપચાર): સ્નાયુઓની શક્તિ જાળવી રાખવા, ગતિની શ્રેણી સુધારવા અને ગતિશીલતા વધારવા માટે ફિઝીયોથેરાપી મહત્વપૂર્ણ છે.
- ઓક્યુપેશનલ થેરાપી (વ્યવસાયિક ઉપચાર): દૈનિક પ્રવૃત્તિઓ જેવી કે કપડાં પહેરવા, ખાવું, અને સ્વચ્છતાની કાળજી લેવા માટે જરૂરી કૌશલ્યો વિકસાવવામાં મદદ કરે છે.
- ઓર્થોપેડિક કેર: હાડકાં અને સાંધા સંબંધિત સમસ્યાઓ જેવી કે સ્કોલિયોસિસ, ક્લબફૂટ, અને હિપ ડિસલોકેશનની સારવાર માટે. આમાં બ્રેસિસ, ક્રેચ, વ્હીલચેર અથવા સર્જરીનો સમાવેશ થઈ શકે છે.
- યુરોલોજીકલ કેર: મૂત્રાશયના કાર્યોનું સંચાલન કરવા માટે, જેમાં કેથેટરાઇઝેશન (નળી દ્વારા મૂત્રાશય ખાલી કરવું) અને દવાઓનો સમાવેશ થઈ શકે છે.
- આંતરડાનું સંચાલન: આંતરડાના કાર્યોને નિયંત્રિત કરવા માટે આહાર ફેરફારો, દવાઓ અથવા અન્ય પદ્ધતિઓ.
- શૈક્ષણિક અને વિકાસલક્ષી સહાય: શીખવાની મુશ્કેલીઓ ધરાવતા બાળકોને શૈક્ષણિક સહાય અને વિકાસલક્ષી ઉપચારો પૂરી પાડવામાં આવે છે.
- મનોવૈજ્ઞાનિક સહાય: બાળક અને પરિવારને ભાવનાત્મક અને મનોવૈજ્ઞાનિક સહાય પૂરી પાડવામાં આવે છે.
- પોષણ: યોગ્ય પોષણ જાળવી રાખવા માટે આહાર નિષ્ણાતની સલાહ લેવી.
નિવારણ:
સ્પાઇના બિફિડા અને અન્ય ન્યુરલ ટ્યુબ ડિફેક્ટ્સના જોખમને નોંધપાત્ર રીતે ઘટાડી શકાય છે, જોકે સંપૂર્ણપણે અટકાવી શકાતા નથી. મુખ્ય નિવારક પગલું ફોલિક એસિડ નું પૂરતું સેવન છે:
- ફોલિક એસિડ પૂરક:
- ગર્ભાવસ્થા ધારણ કરવા માંગતી તમામ સ્ત્રીઓએ ગર્ભાવસ્થાના ઓછામાં ઓછા એક મહિના પહેલાં અને ગર્ભાવસ્થાના પ્રથમ ત્રણ મહિના દરમિયાન દરરોજ 400 માઇક્રોગ્રામ (0.4 મિલિગ્રામ) ફોલિક એસિડ પૂરક લેવાનું શરૂ કરવું જોઈએ.
- જો ભૂતકાળમાં ન્યુરલ ટ્યુબ ડિફેક્ટ ધરાવતું બાળક હોય અથવા જોખમ પરિબળો હોય (જેમ કે ડાયાબિટીસ અથવા અમુક દવાઓ લેતા હોય), તો ડોક્ટર વધુ માત્રામાં (દા.ત., 4 મિલિગ્રામ) ફોલિક એસિડ લેવાની ભલામણ કરી શકે છે.
- તબીબી સલાહ વિના ફોલિક એસિડની વધુ માત્રા ન લેવી જોઈએ.
- ફોલિક એસિડ સમૃદ્ધ આહાર:
- ફોલિક એસિડ કુદરતી રીતે ઘણા ખોરાકમાં જોવા મળે છે, જેમ કે પાંદડાવાળા લીલા શાકભાજી (પાલક, મેથી), સાઇટ્રસ ફળો, કઠોળ, આખા અનાજ, મગફળી અને ગર્ભયુક્ત અનાજ ઉત્પાદનો (જેમ કે બ્રેડ, અનાજ). જોકે, માત્ર આહાર દ્વારા પૂરતું ફોલિક એસિડ મેળવવું મુશ્કેલ છે, તેથી પૂરક લેવું અનિવાર્ય છે.
- ગર્ભાવસ્થાનું આયોજન અને પૂર્વ-ગર્ભાવસ્થા સંભાળ:
- ડાયાબિટીસ જેવી હાલની તબીબી સ્થિતિઓનું નિયંત્રણ કરવું.
- જો કોઈ દવાઓ લેતા હોય તો ડોક્ટર સાથે ચર્ચા કરવી કે શું તે ગર્ભાવસ્થા દરમિયાન સુરક્ષિત છે.
- આરોગ્યપ્રદ વજન જાળવી રાખવું.
નિષ્કર્ષ:
સ્પાઇના બિફિડા એક જટિલ જન્મજાત ખામી છે જે બાળકના જીવન પર નોંધપાત્ર અસર કરી શકે છે. જોકે, આધુનિક તબીબી વિજ્ઞાનમાં થયેલી પ્રગતિને કારણે, સ્પાઇના બિફિડા ધરાવતા બાળકોને વધુ સારી સંભાળ, સારવાર અને પુનર્વસન પ્રદાન કરી શકાય છે, જેનાથી તેઓ સક્રિય અને પરિપૂર્ણ જીવન જીવી શકે છે.
સૌથી મહત્વની વાત એ છે કે ગર્ભાવસ્થાના આયોજન દરમિયાન ફોલિક એસિડનું યોગ્ય સેવન કરીને આ સ્થિતિના જોખમને નોંધપાત્ર રીતે ઘટાડી શકાય છે. જાગૃતિ, પ્રારંભિક નિદાન અને સમયસર સારવાર એ સ્પાઇના બિફિડા ધરાવતા વ્યક્તિઓ માટે શ્રેષ્ઠ પરિણામો પ્રાપ્ત કરવાની ચાવી છે.



Pingback: ઊંચી કમાનવાળા પગ - કારણો, લક્ષણો અને સારવાર